
Il modello bio-psico-sociale nasce con Engel e i suoi collaboratori, medici e psicoanalisti. In parte prende spunto dalla teoria dei sistemi complessi, prevede una multi causalità (psichica, biologica e sociale) e una relazione circolare e non lineare dei probabili fattori eziologici, i quali si rinforzano reciprocamente. Aumenta però la complessità nonché la difficoltà di individuare un punto di inizio. Inoltre non è più sufficiente, secondo questo modello, considerare un solo fattore quale responsabile dell’insorgenza della sintomatologia. Anche le scuole psicoanalitiche internazionali tendono ad aderire al modello bio-psico-sociale, partendo dai contributi di Bion e Fonagy. Secondo questo modello – presentato ufficialmente in un convegno tenuto in Italia (Orvieto) nel 2000, modello che tra l’altro è stato recepito all’interno dell’Organizzazione mondiale della sanità – la definizione di salute non prevede più l’assenza della malattia (inevitabile), piuttosto il raggiungimento di un certo grado di benessere raggiungibile che prescinde dall’essere malati. In effetti ci sono malati gravi che però hanno una percezione di benessere maggiore rispetto ad individui con malattie molto meno invalidanti.
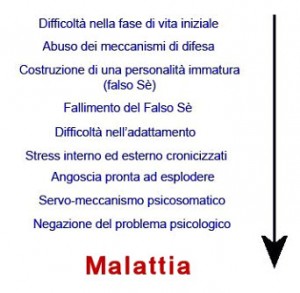
In passato si parlava di psicosomatica riferendosi ad essa solo in relazione a quelle malattie organiche la cui causa era rimasta oscura e per le quali (quasi per esclusione) si pensava potesse esistere una genesi psicologica. Oggi al contrario si parla non solo di psicosomatica, ma di un’ottica psicosomatica corrispondente ad una concezione della medicina che guarda all’uomo come ad un tutto unitario , dove la malattia si manifesta a livello organico come sintomo e a livello psicologico come disagio, e che presta attenzione non solo alla manifestazione fisiologica della malattia, ma anche all’aspetto emotivo che l’accompagna. Secondo quest’ottica è possibile distinguere malattie per le quali i fattori biologici, tossico-infettivi, traumatici o genetici hanno un ruolo preponderante e malattie per le quali i fattori psico-sociali, sotto forma di emozioni e di conflitti attuali o remoti, sono determinanti. In questo senso l’unità psicosomatica dell’uomo non viene persa di vista e i sintomi o i fenomeni patologici vengono indagati in modo complementare da un punto di vista psicologico e fisiologico. Si parla di psicosomatica non solo come prospettiva con la quale guardare l’evento patologico, ma anche in relazione a sintomi somatici fortemente connessi alle emozioni e in relazione alle cosiddette vere e proprie malattie psicosomatiche. Per quanto riguarda i sintomi psicosomatici , essi, pur non organizzandosi in vere e proprie malattie, si esprimono attraverso il corpo, coinvolgono il sistema nervoso autonomo e forniscono una risposta vegetativa a situazioni di disagio psichico o di stress. Al contrario, sono considerate vere e proprie malattie psicosomatiche quelle malattie alle quali classicamente si riconosce una genesi psicologica (o quantomeno in buona parte psicologica) ed in cui si viene a realizzare un vero e proprio stato di malattia d’organo con segni indiscutibili di lesione”. Secondo questa visione, a prescindere dal tipo di malattia l’approccio psicosomatico, ovvero la visione cosiddetta olistica dell’uomo non viene mai meno. In questo senso allora, secondo l’approccio di Barbini, ogni malattia rivela qualcosa della particolare modalità-relazionale che il paziente intrattiene con l’ambiente. Questo approccio mi sembra vicino alla visione epistemologica del corpo proposta da Galimberti. Ma Come si spiega l’insorgere del sintomo o della malattia psicosomatica? Secondo Il Dott. Barbini (esperto nel trattamento del dolore cronico benigno), esistono molti modelli interpretativi che cercano di spiegare l’insorgenza del sintomo o della malattia psicosomatica. Si può affermare che le malattie somatiche sono quelle che più strettamente realizzano uno dei meccanismi difensivi più arcaici con cui si attua una espressione diretta del disagio psichico attraverso il corpo. In queste malattie, l’ansia, la sofferenza, le emozioni troppo dolorose per poter essere vissute e sentite, trovano una via di scarico immediata nel soma (il disturbo); non sono presenti espressioni simboliche capaci di “mentalizzare” il disagio psicologico e le emozioni, pur essendo presenti, non vengono percepite. In genere il paziente psicosomatico si presenta con un buon adattamento alla realtà, con un pensiero sempre ricco di fatti e di cose e povero in emozioni. Per meglio chiarire si tratta di un paziente che difficilmente riferisce sentimenti quali rabbia, paura, delusione, scontentezza, insoddisfazione. Spesso si tratta di pazienti che hanno difficoltà a far venire alla luce emozioni , che separano dalle cose ogni elemento di fantasia . Tutte le loro capacità difensive tendono a tener lontani contenuti psichici inaccettabili, a costo di distruggere il proprio corpo . In questo senso una persona, incapace di accedere al suo mondo emotivo, potrebbe non percepire rabbia, frustrazione o stress per una difficile condizione lavorativa e neppure immaginare una possibile connessione tra la sua ulcera e le emozioni o i vissuti relativi al suo lavoro. Anche se tali caratteristiche non sono sempre presenti in assoluto in quelli che presentano una patologia psicosomatica, sembra comunque permanga sempre in queste persone una parte dell’Io che tende a funzionare in questo modo .
Schema riassuntivo proposto dall’equipe del Dott. Barbini
Dott. Marco Franceschini







